នៅដើមសតវត្សចុងក្រោយវីរុស papillomavirus របស់មនុស្សត្រូវបានគេលើកឡើងថាជាមូលហេតុនៃការលេចចេញនូវឬស។ប៉ុន្តែក្រោយមកវាបានប្រែក្លាយថាវាអាចបង្កឱ្យមានការវិវត្តនៃជំងឺមហារីកប្រដាប់បន្តពូជទាំងភេទនិងមហារីកមហារីកបំពង់កនិងរន្ធគូថ។ដោយផ្អែកលើវិសាលគមនៃការបង្ហាញគ្លីនិកវេជ្ជបណ្ឌិតអាចញែកវីរុស HPV ប្រភេទផ្សេងៗគ្នានិងបញ្ចូលវាទៅក្នុងប្រព័ន្ធជាក់លាក់មួយ។
អ្វីគ្រប់យ៉ាងដែលអ្នកត្រូវដឹងអំពីមេរោគ Papillomavirus របស់មនុស្ស
មនុស្សកាន់តែច្រើនកំពុងងឿងឆ្ងល់ថា៖ ការឆ្លងវីរុស HPV - តើវាជាអ្វីទៅ? អក្សរកាត់នេះតំណាងឱ្យក្រុមវីរុសដែលរីករាលដាលនិងតំណពូជនៅក្នុងរចនាសម្ព័ន្ធឌីអិនអេរបស់ពួកគេដែលមានសមត្ថភាពឆ្លងស្បែកនិងភ្នាសរំអិល។ការឆ្លងជាមួយសារធាតុនេះបានកើតឡើងជាយូរមកហើយ។ដូច្នេះឬសត្រូវបានគេស្គាល់តាំងពីសម័យក្រិកនិងរ៉ូមហើយឬសនៃតំបន់ដែលមិនមានសកម្មភាពសូម្បីតែមុននេះ។វិធីសាស្ត្រ PCR ថែមទាំងទទួលបានជោគជ័យក្នុងការញែកវីរុស HPV DNA ប្រភេទ ១៨ ចេញពីម្តាយរបស់ម៉ារីនៃអាលែន (សតវត្សទី ១៦) ។ហើយមានតែនៅដើមសតវត្សទី XXI ប៉ុណ្ណោះដែលអាចមានឥទ្ធិពលលើការរីករាលដាលនៃភ្នាក់ងារបង្កឱ្យមានជំងឺ។
គោលការណ៍នៃការចាត់ថ្នាក់
មានមតិជាច្រើនទាក់ទងនឹងចំនួនវីរុស HPV ។វាត្រូវបានបង្កើតឡើងជាផ្លូវការថាក្រុមនេះរួមបញ្ចូលទាំងជាង ១៧០ នាក់។ពួកវាបង្កើតបានជាហ្សែន ៥ ដែលមានភ្នាក់ងារប្រមាណ ១៣០ បានពិពណ៌នានិងសិក្សាលម្អិត។ប៉ុន្តែអ្នកវិទ្យាសាស្ត្របានដឹងរួចហើយថាស្ទើរតែ ៦០០ ប្រភេទត្រូវបានរកឃើញនៅក្នុងមនុស្ស។
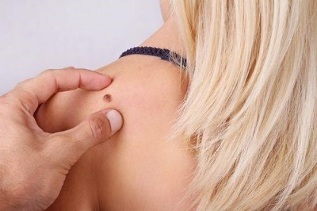 វីរុស HPV ជាប្រភេទសត្វតែមួយត្រូវបានគេកត់ត្រាដំបូងក្នុងឆ្នាំ ១៩៧១ ។រហូតមកដល់បច្ចុប្បន្នចំណេះដឹងអំពីវាត្រូវបានបង្កើតឡើងយ៉ាងខ្លាំងដែលជាកម្លាំងរុញច្រានសម្រាប់ការបង្កើតចំណាត់ថ្នាក់ដែលឆ្លុះបញ្ចាំងមិនត្រឹមតែប្រភេទសត្វប៉ុណ្ណោះទេប៉ុន្តែក៏ជាពូជដែលជាកម្មសិទ្ធិផងដែរ។នៅក្នុងការអនុវត្តជាក់ស្តែងនេះគឺមានសារៈសំខាន់ខ្លាំងណាស់ព្រោះវាជួយកំណត់រោគសញ្ញានិងទម្រង់នៃវគ្គនៃការឆ្លង។
ប្រភេទមេរោគត្រូវបានរកឃើញតាមលក្ខណៈវិនិច្ឆ័យដូចខាងក្រោមៈ
វីរុស HPV ជាប្រភេទសត្វតែមួយត្រូវបានគេកត់ត្រាដំបូងក្នុងឆ្នាំ ១៩៧១ ។រហូតមកដល់បច្ចុប្បន្នចំណេះដឹងអំពីវាត្រូវបានបង្កើតឡើងយ៉ាងខ្លាំងដែលជាកម្លាំងរុញច្រានសម្រាប់ការបង្កើតចំណាត់ថ្នាក់ដែលឆ្លុះបញ្ចាំងមិនត្រឹមតែប្រភេទសត្វប៉ុណ្ណោះទេប៉ុន្តែក៏ជាពូជដែលជាកម្មសិទ្ធិផងដែរ។នៅក្នុងការអនុវត្តជាក់ស្តែងនេះគឺមានសារៈសំខាន់ខ្លាំងណាស់ព្រោះវាជួយកំណត់រោគសញ្ញានិងទម្រង់នៃវគ្គនៃការឆ្លង។
ប្រភេទមេរោគត្រូវបានរកឃើញតាមលក្ខណៈវិនិច្ឆ័យដូចខាងក្រោមៈ
- វិធីសាស្ត្របញ្ជូន
- ; គោលដៅ
- (ស្បែកឬភ្នាសរំអិល); ជំងឺ
- ដែលវិវត្តជាលទ្ធផលនៃការឆ្លង;
- ដឺក្រេនៃ oncogenicity ។
ការធ្វើចំណាត់ថ្នាក់យោងទៅតាមកំរិតមហារីកគឺចាំបាច់ដើម្បីការពារផលវិបាកដែលទាក់ទងនឹងការវិវត្តនៃដំណើរការជំងឺមហារីក។
ប្រភេទ HPV៖- ហានិភ័យទាប - សំពាធ ៦, ១២, ១៤, ៤២-៤៤; ហានិភ័យមធ្យម - ប្រភេទ ៣១, ៣៥, ៥១; ហានិភ័យខ្ពស់ - ១៦, ១៨, ៤៥, ៥៦, ៥៨, ៥៩ ។
ការធ្វើចំណាត់ថ្នាក់នេះអនុញ្ញាតឱ្យអ្នកវាយតម្លៃកំរិតនៃហានិភ័យនិងបង្កើតយុទ្ធសាស្ត្រព្យាបាលឱ្យបានគ្រប់គ្រាន់។
ខ្សែដែលគ្រោះថ្នាក់បំផុត
វាត្រូវបានគេបង្ហាញថាវីរុស HPV មានសមត្ថភាពបង្កឱ្យមានភាពលើសលប់នៃរោគសើស្បែកនិងនាំឱ្យមានការបង្កើតទម្រង់ស្លូតនៅលើមុខកកញ្ចឹងកខ្នងពោះដែលនីមួយៗមើលទៅដូចជារឹស, papilloma, dysplasia dysplasia ។ប៉ុន្តែភ្នាក់ងារបង្ករោគដែលបង្ករឱ្យមានជំងឺមហារីកក្នុងករណីភាគច្រើនលើសលប់បង្កឱ្យមានការវិវត្តនៃជំងឺមហារីកលើបុរសនិងស្ត្រី។វីរុសនេះត្រូវបានចម្លងជាចម្បងតាមរយៈការរួមភេទហើយការពន្យាកំណើតមិនអាចផ្តល់នូវការការពារ ១០០% ប្រឆាំងនឹងការជ្រៀតចូលរបស់វាឡើយ។
ខ្សែខាងក្រោមត្រូវបានចាត់ទុកថាមានគ្រោះថ្នាក់បំផុត៖- អតិសុខុមប្រាណ (រូបរាងនៃការលូតលាស់ស្រួច) - ៦, ៤២ ។
ទំរង់រាងសំប៉ែតតូចដែលបង្កើតនៅលើជញ្ជាំងទ្វារមាសនិងប្រឡាយមាត់ស្បូន - ៣០, ៣៣, ៤២, ៤៣, ៥៥, ៥៧, ៦៤, ៦៧ ។
ជម្ងឺមហារីកមាត់ស្បូន - ៣១, ៣៥, ៣៩, ៥៤, ៦៦។ វីរុស HPV ១៦ និង ១៨ ត្រូវបានគេចាត់ទុកថាមានគ្រោះថ្នាក់បំផុត។
សំខាន់ត្រូវដឹង!សូម្បីតែបន្ទាប់ពីកំណត់ប្រភេទវីរុសអ្នកក៏មិនគួរភ័យស្លន់ស្លោដែរព្រោះថាខ្សែរដែលបង្កគ្រោះថ្នាក់បំផុតអាចស្ថិតនៅក្នុងស្ថានភាព“ ងងុយគេង” បានយូរ។ដូច្នេះវាអាចចំណាយពេលរាប់ទសវត្សពីការឆ្លងរហូតដល់ការបង្កើតមហារីកមាត់ស្បូន។
ការជ្រៀតចូលនៃវីរុសចូលទៅក្នុងខ្លួន
Papillomavirus ត្រូវបានគេចាត់ទុកថាឆ្លងខ្លាំងណាស់ដោយប្រភេទនីមួយៗអាចត្រូវបានចម្លងតាមវិធីសាស្ត្រជាក់លាក់។
ជំរើសសំខាន់ៗសម្រាប់ការជ្រៀតចូលនៃធាតុបង្កជំងឺចូលទៅក្នុងខ្លួនរបស់ "ជនរងគ្រោះ" មានដូចខាងក្រោម៖
- ទំនាក់ទំនងផ្លូវភេទជាមួយអ្នកផ្ទុកវីរុស។វិធីសាស្រ្តទូទៅបំផុតនៃការឆ្លង។គ្រោះថ្នាក់ត្រូវបានតំណាងដោយទាំងប្រពៃណីនិងប្រភេទផ្សេងទៀតនៃការរួមភេទ។ដោយសារធាតុបង្កជំងឺមានទំហំតូចជាងអង្កត់ផ្ចិតនៃស្រោមអនាម័យការពន្យាកំណើតមិនអាចផ្តល់ការការពារ ១០០% បានទេ។
- ប្រភេទនៃការបង្ករោគបញ្ឈរពាក់ព័ន្ធនឹងការចម្លងវីរុសពីម្តាយទៅកូនក្នុងពេលសម្រាលកូន។ភ្នាក់ងារដែលមិនមានកោសិកាអាចបណ្តាលឱ្យមានជំងឺមហារីកលំពែងនៅទារកទើបនឹងកើតពោលគឺការបង្កើតការលូតលាស់នៅលើភ្នាសរំអិលនៃភ្នាសរំអិលនិងមាត់មិនសូវកើតមានលើប្រដាប់ភេទទេ។
- ទំនាក់ទំនងនិងការឆ្លងជំងឺគ្រួសារក៏ត្រូវបានគេចាត់ទុកថាជារឿងធម្មតាដែរ។សំពាធខ្លះគួរឱ្យកត់សម្គាល់ចំពោះភាពរឹងមាំរបស់ពួកគេដូច្នេះពួកគេអាចរក្សាសកម្មភាពរបស់ពួកគេនៅក្នុងបរិយាកាសសើម។នៅពេលទៅលេងសូណាអាងហែលទឹកងូតទឹកនៅពេលចែករំលែករបស់របរផ្ទាល់ខ្លួនអនាម័យហានិភ័យនៃការឆ្លងកើនឡើងជាពិសេសប្រសិនបើមានអតិសុខុមប្រាណដែលមើលមិនឃើញនៅលើស្បែក។ ការព្យាបាលដោយស្វ័យប្រវត្តិឬការឆ្លងដោយខ្លួនឯងអាចកើតឡើងនៅពេលកោសិកាមេរោគដែលរស់នៅត្រូវបានផ្ទេរដោយចៃដន្យពីតំបន់ដែលខូចខាតទៅផ្នែកដែលមានសុខភាពល្អនៃស្បែកក្នុងកំឡុងពេលកោរសក់ការឆ្លងមេរោគនិងការមិនអនុលោមតាមច្បាប់អនាម័យ។
សំខាន់ត្រូវដឹង!ភ្នាក់ងារមូលហេតុនៃហានិភ័យខ្ពស់នៃសារពាង្គកាយត្រូវបានបញ្ជូនជាសំខាន់តាមរយៈទំនាក់ទំនងផ្លូវភេទហើយការពន្យាកំណើតមិនធានានូវការការពារពេញលេញប្រឆាំងនឹងការឆ្លងទេ។នេះបណ្តាលមកពីវីរុសមិនត្រឹមតែទំហំតូចប៉ុណ្ណោះទេប៉ុន្តែវាក៏បណ្តាលមកពីការធ្វើមូលដ្ឋានីយកម្មរបស់វានៅលើផ្ទៃនៃស្បែកដែលមិនត្រូវបានគ្របដោយស្រោមផងដែរ។
មូលហេតុនៃការវិវត្តទៅជាជំងឺ papillomatosis
ដោយមិនគិតពីកម្រិតនៃការ oncogenicity វីរុស HPV ត្រូវបានកំណត់លក្ខណៈដោយភាពអសកម្មពោលគឺវាអាចរស់នៅក្នុងរាងកាយមនុស្សដោយមិនបង្ហាញខ្លួនតាមរបៀបណាមួយឡើយ។អាស្រ័យលើស្ថានភាពនៃប្រព័ន្ធភាពស៊ាំរយៈពេល incubation អាចមានរយៈពេលពី 2-3 សប្តាហ៍ដល់ច្រើនទសវត្សរ៍។ហេតុដូច្នេះហើយមនុស្សដែលមិនមានសញ្ញាខាងក្រៅក៏មិនដឹងពីវត្តមានរបស់ភ្នាក់ងារបង្ករោគនៅក្នុងខ្លួនរបស់ពួកគេដែរ។
ការបន្តពូជយ៉ាងឆាប់រហ័សក៏មិនចាប់ផ្តើមភ្លាមៗដែរប៉ុន្តែមានតែនៅក្នុងលក្ខខណ្ឌអំណោយផលពោលគឺការចុះខ្សោយនៃយន្តការការពារដែលកើតឡើងប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃកត្តាខាងក្រោម៖
- ភាពតានតឹង, ការងារហួសប្រមាណ;
- អាហារក្រីក្រនិងឯកតា; អតុល្យភាពអរម៉ូន;
- ទម្លាប់អាក្រក់ - ការជក់បារីនិងការសេពគ្រឿងស្រវឹង;
- ការរំលូតកូនញឹកញាប់, ផលវិបាកបន្ទាប់ពីការសម្រាលកូន;
- ជំងឺរលាកនិងឆ្លងនៃប្រព័ន្ធ genitourinary; ជំងឺកាមរោគរួមមានអេដស៍អេដស៍ជំងឺអ៊ប៉ស។ ជំងឺរ៉ាំរ៉ៃនៅដំណាក់កាលស្រួចស្រាវ;
- រយៈពេលមានផ្ទៃពោះ។
ក្រុមហានិភ័យភាគច្រើនផ្តោតសំខាន់ទៅលើការរួមភេទដែលត្រឹមត្រូវ។លទ្ធភាពនៃការឆ្លងកើនឡើងចំពោះមនុស្សដែលមានអាយុបន្តពូជអាយុពី ២០-៤៥ ឆ្នាំដែលមានសកម្មភាពផ្លូវភេទ។
រោគសញ្ញានៅដំណាក់កាលផ្សេងៗការឆ្លងមេរោគ papillomavirus របស់មនុស្សអាចត្រូវបានគេបញ្ចេញសម្លេងឬមិនទាន់ឃើញច្បាស់។ការបង្ហាញរោគសញ្ញានៃជំងឺគឺអថេរដែលកើតឡើងដោយសារតែប្រភេទវីរុស HPV គ្រោះថ្នាក់របស់វា។វគ្គសិក្សាមិនទាន់ឃើញច្បាស់នៃជំងឺនេះត្រូវបានកំណត់ដោយអវត្តមាននៃសញ្ញា។
សញ្ញាខាងក្រៅ៖- papillomas; សសៃសំប៉ែតនិងគ្រហស្ថ; ជំងឺឬសក្នុងប្រដាប់បន្តពូជ។
ទម្រង់ដែលមិនអាចមើលឃើញក្នុងពេលពិនិត្យខាងក្រៅ៖
- dyskeratosis; ជំងឺឆ្កួតជ្រូក;
- ជំងឺគ្រោតគ្រាត epithelial dysplasia ។
ធ្វើឱ្យធូរស្បើយប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃវីរុស papillomavirus លេចឡើងក្នុងទម្រង់ជារោគសាស្ត្រដូចខាងក្រោមៈ
- dysplasia ខ្លួនវា; ដុំមហារីកមហារីក
- ; ជំងឺមហារីកកោសិកាមហារីក squamous ។
សំខាន់ត្រូវដឹង!ក្នុងករណីវីរុសនៃធម្មជាតិដែលមិនមែនជាអតិសុខុមប្រាណការបង្កើតឬសដែលធ្វើមូលដ្ឋានីយកម្មនៅលើបាតដៃបាតជើងអាចធ្វើទៅបាន។អវត្ដមាននៃភាពមិនស្រួលនៃគ្រឿងសំអាងមិនមានការចង្អុលបង្ហាញសម្រាប់ការដកចេញទេ។
ក្នុងកំឡុងពេលកាន់តែធ្ងន់ធ្ងរស្ត្រីមានគ្រុនក្តៅញាក់ញាក់រមាស់ក្តៅខ្លួនហូរទឹករំអិលទ្វារមាស។
បន្ថែមទៀតអំពីផលវិបាក
ប្រភេទនិងភាពធ្ងន់ធ្ងរនៃការឆ្លងមេរោគ HPV ត្រូវបានកំណត់ដោយសកម្មភាពរបស់ភ្នាក់ងារបង្កជំងឺនិងប្រភេទរបស់វា។នៅពេលដែលហ្សែនហ្សីនត្រូវបានប៉ះពាល់ដោយហានិភ័យនៃជំងឺមហារីក oncogenic ខ្ពស់ការចម្លងរយៈពេលយូររួមចំណែកដល់ការកើនឡើងចំនួនរចនាសម្ព័ន្ធកោសិកាជាមួយនឹងការផ្លាស់ប្តូរហ្សែន។
ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃជំងឺទ្វារមាសបាក់តេរីការផ្លាស់ប្តូរនៃ epithelium មាត់ស្បូនក៏ដូចជាដំណើរការរោគសាស្ត្រមួយចំនួនទៀតដែលកើតឡើងនៅក្នុងខ្លួន, ហានិភ័យនៃដំណាក់កាលឈានមុខគេឬការវិវត្តនៃដុំសាច់សាហាវកើនឡើង។
ក្រោយមកទៀតរួមមានរដ្ឋដូចខាងក្រោម។
- មហារីកមាត់ស្បូន។ជំងឺទី ២ បន្ទាប់ពីជំងឺមហារីកសុដន់ចំពោះស្ត្រី។ច្រើនជាង ៧០% នៃករណីទាំងអស់គឺបណ្តាលមកពីសកម្មភាពរបស់វីរុស HPV ប្រភេទ ១៦ និង ១៨ ។
- មហារីកទ្វារមាសនិងបរបេទ្វាមាស។នៅក្នុងរចនាសម្ព័នវិទ្យា oncopathologies នៃតំបន់ anogenital វាកាន់កាប់កន្លែងឈានមុខគេ។រាល់ករណីទី ១០ ត្រូវបានបង្កឡើងដោយវីរុសអតិសុខុមប្រាណទាប ៦ ឬ ១១ ហើយមួយភាគបីនៃជំងឺទាំងអស់គឺបណ្តាលមកពីវីរុស ១៦ និង ១៨។
- មហារីករន្ធគូថ។វាត្រូវបានរកឃើញជាចម្បងលើស្ត្រីប៉ុន្តែវាក៏ត្រូវបានកត់ត្រានៅក្នុងបុរសស្រឡាញ់ភេទដូចគ្នាដែលអនុវត្តវិធីសាស្រ្តមិនធម្មតានៃការរួមភេទទោះបីជាគ្រូពេទ្យមិនរាប់បញ្ចូលផ្លូវឆ្លងផ្សេងទៀតក៏ដោយ។មូលហេតុនៃជម្ងឺអេកូសាស្រ្តគឺជាសកម្មភាពរបស់វីរុស HPV ប្រភេទ ១៨ និង ១៦ ។
នីតិវិធីវិនិច្ឆ័យរោគ
ដូចដែលបានបញ្ជាក់រួចមកហើយវិធានការវិនិច្ឆ័យដើរតួយ៉ាងសំខាន់ក្នុងការកម្ចាត់រាងកាយដោយការឆ្លងវីរុស HPV ។
ការពិនិត្យសម័យទំនើបត្រូវបានអនុវត្តដោយយកចិត្តទុកដាក់បំផុតនិងរួមបញ្ចូលទាំងនីតិវិធីជាច្រើនផងដែរ
- ការពិគ្រោះយោបល់ដំបូងរួមមានការពិនិត្យមើលចក្ខុដើម្បីសម្គាល់សញ្ញាខាងក្រៅ (ឬស, លំពែង) ។ប្រសិនបើការលូតលាស់ត្រូវបានរកឃើញនៅក្នុងតំបន់ urogenital វេជ្ជបណ្ឌិតណែនាំអ្នកជំងឺឱ្យពិនិត្យបន្ថែមលើមាត់ស្បូនឬ ureteroscopy ។
- ការធ្វើតេស្តិ៍ភីអេសអេសឬអេកីសប៊ែល។ផ្អែកលើលទ្ធផលដែលត្រូវបានបែងចែកជាថ្នាក់វេជ្ជបណ្ឌិតកំណត់ហានិភ័យនៃដំណើរការឆ្លង។ដូច្នេះ ១ និង ២ ដឺក្រេចង្អុលបង្ហាញពីស្ថានភាពធម្មតានៃជាលិកា ៣ - អំពីការចាប់ផ្តើមនៃការផ្លាស់ប្តូររោគសាស្ត្រ ៤ និង ៥ ថ្នាក់បញ្ជាក់ពីវត្តមានរបស់កោសិកា oncogenic ។
- Colposcopy ។វាត្រូវបានអនុវត្តនៅក្នុងករណីនៃការផ្លាស់ប្តូរ dysplastic នៅក្នុងជាលិកានៃមាត់ស្បូន។ការធ្វើតេស្តអាស៊ីតអាសេទិកត្រូវបានចេញវេជ្ជបញ្ជាដើម្បីបញ្ជាក់ពីសកម្មភាពរបស់វីរុស papilloma ។លទ្ធផលវិជ្ជមានលេចឡើងជាលំនាំប្រជាជននៅលើផ្ទៃនៃអេពីភីលី។
- ប្រវត្តិសាស្ត្រ។ការសិក្សាអំពីគំរូនៃជាលិកាដែលរងផលប៉ះពាល់ត្រូវបានអនុវត្តប្រសិនបើវាចាំបាច់ដើម្បីសិក្សាកោសិកានិងការផ្លាស់ប្តូររោគសាស្ត្រដែលកើតឡើងនៅក្នុងពួកគេ។ក្នុងអំឡុងនីតិវិធីអ្នកអាចកំណត់អត្តសញ្ញាណរចនាសម្ព័ន្ធ epithelial នៃទំហំធំជាពិសេស។
- PCR ។ការធ្វើតេស្តទូទៅនិងផ្តល់ព័ត៌មានខ្ពស់បំផុត។ដោយមានជំនួយពីប្រតិកម្មខ្សែសង្វាក់ polymerase វាអាចធ្វើទៅបានក្នុងការវាយ, កំណត់កំរិតនៃការ oncogenicity និងការប្រមូលផ្តុំអតិបរមានៅក្នុងឈាម។ ការធ្វើតេស្ត៍ឌីជីន។វិធីសាស្រ្តច្នៃប្រឌិតថ្មីនៃការស្រាវជ្រាវធ្វើឱ្យវាអាចបញ្ជាក់ពីលទ្ធផលដែលមានស្រាប់និងកំណត់លទ្ធភាពនៃការបង្កើតការអប់រំខាងជំងឺមហារីក។
វិធីសាស្ត្រធ្វើរោគវិនិច្ឆ័យដូចគ្នាត្រូវបានប្រើសម្រាប់បុរស។បន្ទាប់ពីការពិនិត្យមើលឃើញគាត់ត្រូវបានបញ្ជូនទៅធ្វើតេស្ត។គ្រាន់តែយោងទៅតាមលទ្ធផលនៃការប្រឡងអ្នកឯកទេសអាចវាយតម្លៃភាពស្មុគស្មាញនៃករណីគ្លីនិកនិងចេញវេជ្ជបញ្ជាឱ្យមានការព្យាបាលឱ្យបានគ្រប់គ្រាន់។
វិធីសាស្រ្តនៃការព្យាបាល
សព្វថ្ងៃនេះគ្មានថ្នាំណាដែលអាចបំផ្លាញមេរោគឆ្លងក្នុងខ្លួនបានទាំងស្រុងនិងជាអចិន្ត្រៃយ៍ឡើយ។ប្រសិនបើការព្យាបាលដោយខ្លួនឯងមិនបានកើតឡើងទេនោះជោគជ័យបំផុតគឺវិធីសាស្រ្តរួមបញ្ចូលគ្នា។ការព្យាបាលវីរុស HPV ពាក់ព័ន្ធនឹងការដកយកចេញនូវ papillomas ឬឬសឬសប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃការព្យាបាលជាប្រព័ន្ធជាមួយនឹងថ្នាំការព្យាបាលដោយប្រើថ្នាំ homeopathic និងវិធីសាស្ត្រប្រជាប្រិយ។មានជំរើសជាច្រើនសំរាប់ការបំផ្លាញការលូតលាស់។
វិទ្យុសកម្ម។ការបង្កើតនេះត្រូវបានគេដកហូតដោយកាំបិតពិសេសបន្ទាប់ពីការ coagulation ត្រូវបានអនុវត្តហើយបង់រុំត្រូវបានអនុវត្ត។
ឡាស៊ែរ។វិធីគ្មានឈាមនិងគ្មានការឈឺចាប់។សំបកមួយនៅសល់នៅកន្លែងនៃការដកចេញដែលនៅក្រោមដំណើរការនៃការព្យាបាលកើតឡើង។គុណវិបត្តិគឺរូបរាងនៃស្លាកស្នាម។
អេឡិចត្រូលីត។នីតិវិធីគឺភាគច្រើនស្រដៀងនឹងពីរមុន ៗ ទាក់ទងនឹងប្រសិទ្ធភាពថ្លៃដើមនិងផលប៉ះពាល់ដែលមានប្រសិទ្ធភាព។
Cryodestruction ។ការព្យាបាលការលូតលាស់ប្រភេទណាមួយជាមួយអាសូតរាវ។បន្ទាប់ពីត្រជាក់ពួកគេត្រូវបានបដិសេធដោយស្បែក។តម្លៃសមរម្យអវត្តមានឈាមស្នាមក្រម៉ាធ្វើឱ្យវិធីសាស្ត្រនេះទាក់ទាញបំផុត។
ការវះកាត់វះកាត់។វាត្រូវបានអនុវត្តកម្រណាស់មានតែការចង្អុលបង្ហាញក្នុងករណីមានការសង្ស័យអំពីលទ្ធភាពនៃការវិវត្តទៅជាជំងឺមហារីក។ការលូតលាស់ត្រូវបានធ្វើឱ្យប្រសើរឡើងជាមួយនឹងស្បែកក្បាល។
ការព្យាបាលជាប្រព័ន្ធនៃវីរុស papillomavirus ជួយពង្រឹងប្រព័ន្ធភាពស៊ាំកាត់បន្ថយការប្រមូលផ្តុំឌីអិនអេរបស់ភ្នាក់ងារក្នុងឈាមនិងការពារការវិវត្តនៃដំណើរការសាហាវ។
ចេញវេជ្ជបញ្ជាថ្នាំគ្រាប់សម្រាប់គោលបំណងនេះ៖
- ឧបករណ៍ការពារប្រព័ន្ធការពាររាងកាយ
- ;
- ភ្នាក់ងារប្រឆាំងវីរុស; ស៊ីហ្សូលស្តាស៊ីធីស។
រយៈពេលនៃវគ្គនៃការព្យាបាលគឺ ១០-១៤ ថ្ងៃ។ប្រសិនបើអ្នកមានដៃគូរួមភេទអចិន្រ្តៃយ៍អ្នកត្រូវតែបញ្ចុះបញ្ចូលគាត់ឱ្យឆ្លងកាត់ការពិនិត្យនិងចាប់ផ្តើមព្យាបាល។អ្នកក៏មិនគួរកម្ចាត់ការលូតលាស់ដោយខ្លួនឯងដែរ។
វិធានការណ៍ការពារ
ដោយសារមេរោគ papillomavirus ឆ្លងរាលដាលយ៉ាងងាយស្រួលក្នុងចំណោមមនុស្សគ្រប់វ័យមិនមានវិធីណាដែលអាចការពារបានប្រឆាំងនឹងការជ្រៀតចូលរបស់វាឡើយ។ដូចដែលបានបង្ហាញដោយការពិនិត្យរបស់អ្នកជំងឺការចាក់វ៉ាក់សាំងគឺជាជម្រើសដែលអាចទុកចិត្តបានសម្រាប់ការការពារការឆ្លង។

ថាំពទ្យទំនើបផ្តល់ជូននូវសេរ៊ីពិសេសដែលជាវិធានការបង្ការ។ថ្នាំត្រូវបានផលិតក្នុងទម្រង់ជាថ្នាំព្យួរដែលប្រើក្នុងសឺរាុំងដែលអាចគ្រប់គ្រងរដ្ឋបាលវ៉ាក់សាំងនិងកាត់បន្ថយហានិភ័យនៃការឆ្លង។ក្មេងស្រីនិងក្មេងប្រុសអាយុ ៩-១៤ ឆ្នាំក៏ដូចជាស្ត្រីវ័យក្មេងរហូតដល់អាយុ ២៦ ឆ្នាំត្រូវទទួលការចាក់ថ្នាំបង្ការ។ស៊ែរត្រូវបានអត់ឱនឱ្យបានល្អដោយរាងកាយ។
ការចាក់ថ្នាំបង្ការរោគត្រូវបានអនុវត្តសម្រាប់គោលបំណង prophylactic ហើយមិនអាចដើរតួជាថ្នាំបានទេ។ដើម្បីកាត់បន្ថយហានិភ័យក្នុងការវិវត្តនៃការឆ្លងអ្នកត្រូវប្រកាន់ខ្ជាប់នូវអនុសាសន៍សាមញ្ញ ៗ ។
- ត្រួតពិនិត្យអនាម័យផ្ទាល់ខ្លួនដោយយកចិត្តទុកដាក់។
- កម្ចាត់ទម្លាប់អាក្រក់;
- ពង្រឹងភាពស៊ាំតាមរយៈការលេងកីឡា;
- អនុវត្តតែការរួមភេទការពារ, ជៀសវាងទំនាក់ទំនងធម្មតា;
- ខិតជិតជម្រើសរបស់ដៃគូរួមភេទដោយយកចិត្តទុកដាក់។
- ដើម្បីចាក់បញ្ចាំងដោយគ្រូពេទ្យជំនាញរោគស្ត្រីអ្នកឯកទេសខាងរោគស្ត្រី។













































































